Предоперативна подготовка и позиција како што е претходно опишано за трансартикуларна надворешна фиксација на рамката.
Интраартикуларна репозиционирање и фиксација на фрактура:
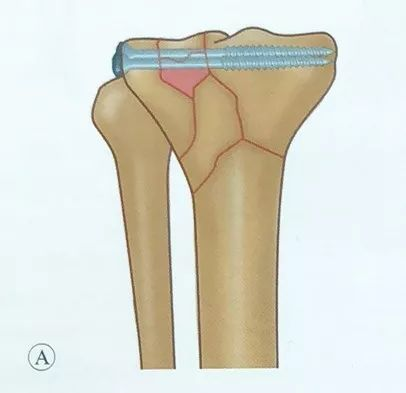
Се користи ограничена инцизиона редукција и фиксација. Фрактурата на долната артикуларна површина може да се визуелизира директно преку мали антеромедијални и антеролатерални инцизии и латерална инцизија на зглобната капсула под менискусот.
Тракцијата на зафатениот екстремитет и употребата на лигаментите за исправување на големите коскени фрагменти, како и средната компресија, може да се ресетираат со боцкање и кубење.
Обрнете внимание на враќањето на ширината на тибијалното плато, а кога има дефект на коската под зглобната површина, извршете коскено калемење за да ја потпрете зглобната површина откако ќе се изврши ресетирање на зглобната површина.
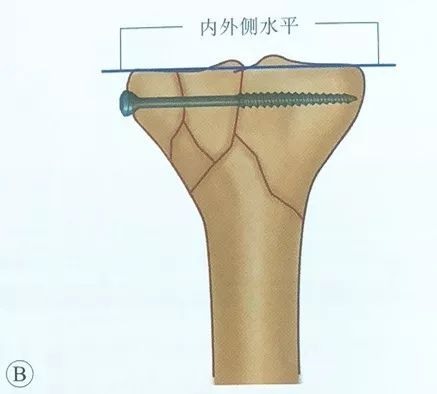
Обрнете внимание на висината на медијалните и страничните платформи, така што нема чекор на зглобната површина.
Привремена фиксација со стегач за ресетирање или Киршнеров игла се користи за одржување на ресетирањето.
Поставување на шупливи завртки, завртките треба да бидат паралелни со зглобната површина и лоцирани во субхондралната коска, со цел да се зголеми јачината на фиксацијата. Треба да се изврши интраоперативна рендгенска флуороскопија за да се проверат завртките и никогаш да не се забиваат завртките во зглобот.
Репозиционирање на епифизална фрактура:
Тракцијата ја обновува должината и механичката оска на зафатениот екстремитет.
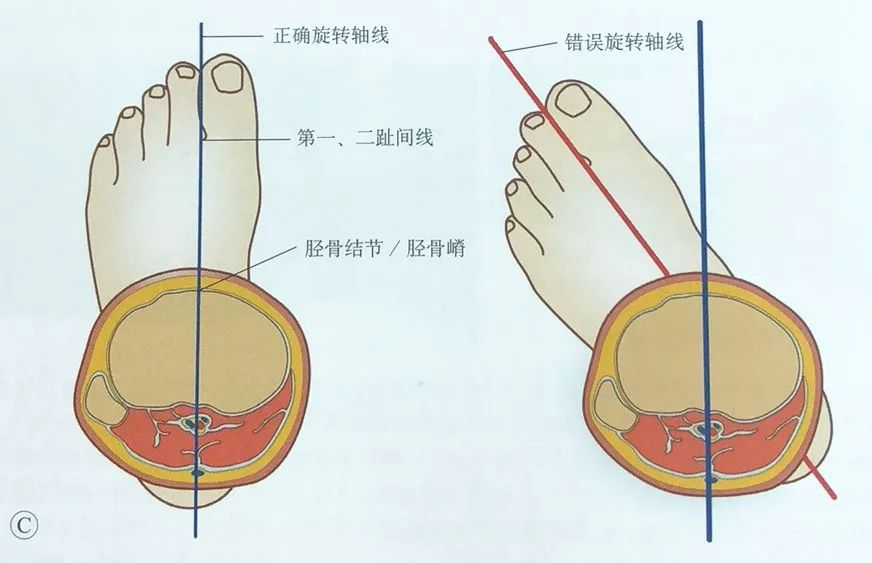
Се внимава да се корегира ротационото поместување на зафатениот екстремитет со палпација на тибијалната туберкулоза и нејзино ориентирање помеѓу првиот и вториот прст на ногата.
Поставување на проксимален прстен
Опсег на безбедни зони за поставување на жица за затегнување на тибијално плато:
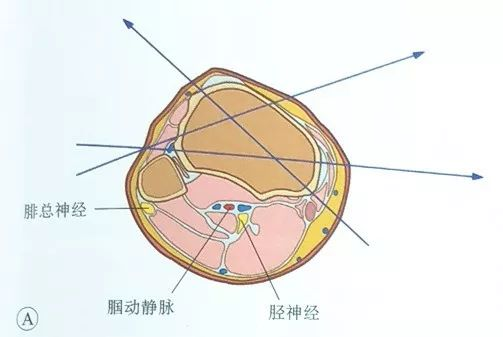
Поплитеалната артерија, поплитеалната вена и тибијалниот нерв се протегаат зад тибијата, а заедничкиот перонеален нерв се протега зад главата на фибулата. Затоа, и влезот и излезот на иглата треба да се прават предно од тибијалното плато, т.е. иглата треба да влегува и излегува од челичната игла пред медијалниот раб на тибијата и предно од предниот раб на фибулата.
На латералната страна, иглата може да се вметне од предниот раб на фибулата и да се изнесе од антеромедијалната страна или од медијалната страна; медијалната влезна точка е обично на медијалниот раб на тибијалното плато и неговата предна страна, за да се избегне поминување на жицата за затегнување низ повеќе мускулно ткиво.
Во литературата е наведено дека влезната точка на затегнувачката жица треба да биде оддалечена најмалку 14 mm од зглобната површина за да се спречи влегувањето на затегнувачката жица во зглобната капсула и предизвикувањето на заразен артритис.
Поставете ја првата жица за затегнување:
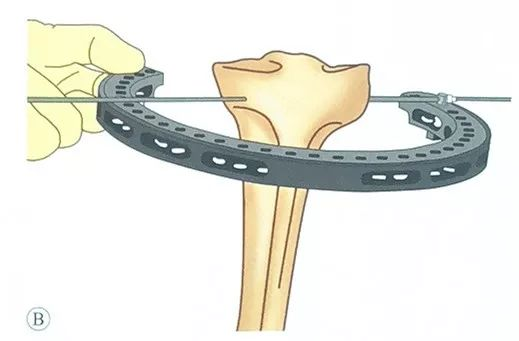
Може да се користи маслинеста штипка, која се протнува низ безбедната штипка на држачот на прстенот, оставајќи ја маслинестата глава на надворешната страна од безбедната штипка.
Асистентот ја одржува положбата на држачот на прстенот така што е паралелен со артикуларната површина.
Продупчете ја маслинестата игла низ мекото ткиво и низ тибијалното плато, внимавајќи да ја контролирате нејзината насока за да се осигурате дека точките на влез и излез се во иста рамнина.
Откако ќе ја извадите кожата од контралатералната страна, продолжете да ја излегувате иглата сè додека маслинестата глава не ја допре безбедносната игла.
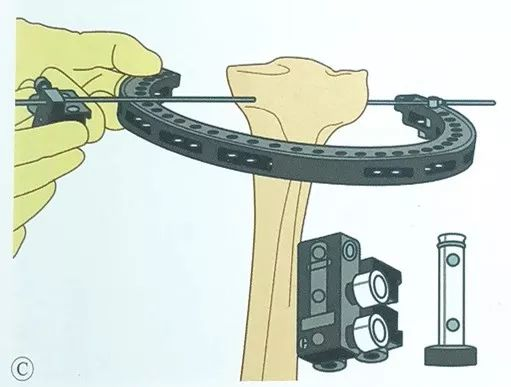
Инсталирајте го лизгачот на жичната стега на спротивната страна и протнете го маслестиот клинец низ лизгачот на жичната стега.
Внимавајте тибијалното плато да биде во центарот на рамката на прстенот цело време за време на операцијата.
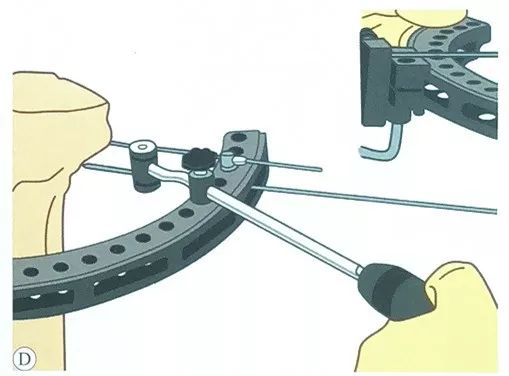
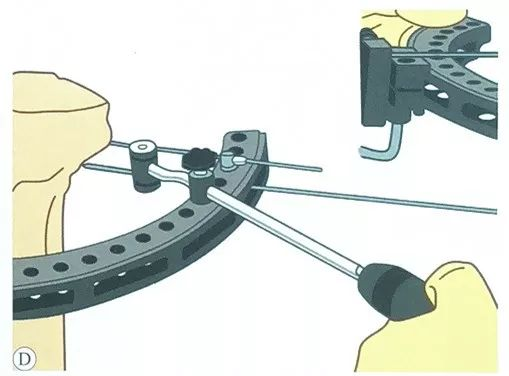
Низ водилката, паралелно се поставува втора жица за затегнување, исто така преку спротивната страна на лизгачот на жичната стега.
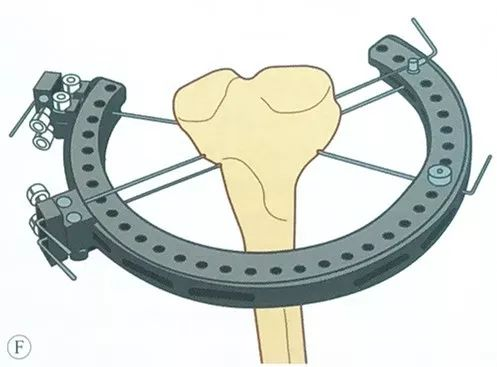
Поставете ја третата жица за затегнување, треба да биде во безбеден опсег колку што е можно подалеку, со претходниот сет на жица за затегнување крст во најголем агол, обично два сета челична жица можат да бидат под агол од 50 ° ~ 70 °.
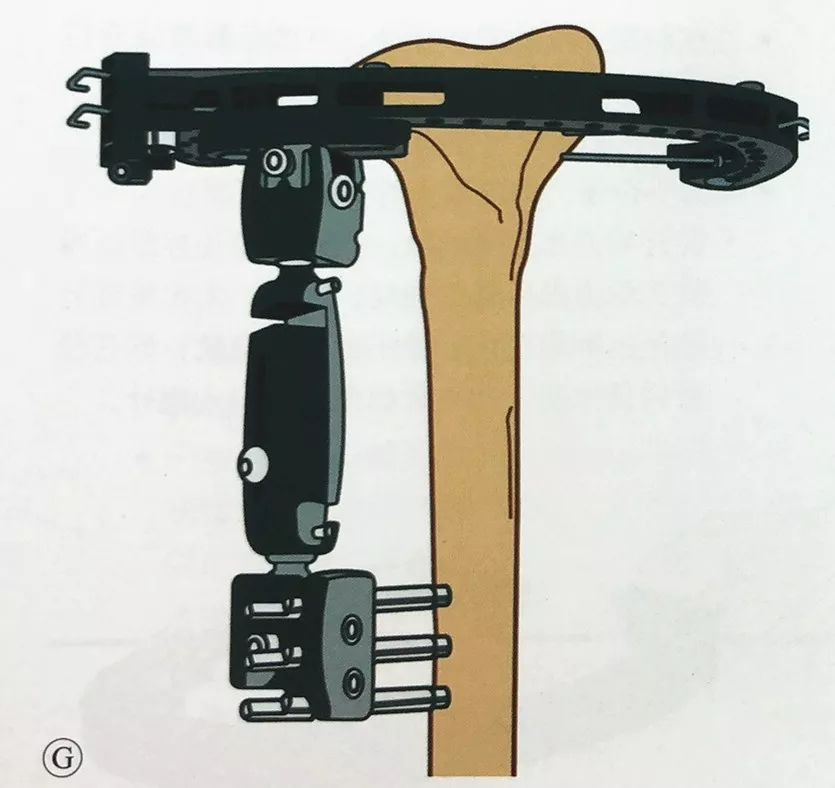
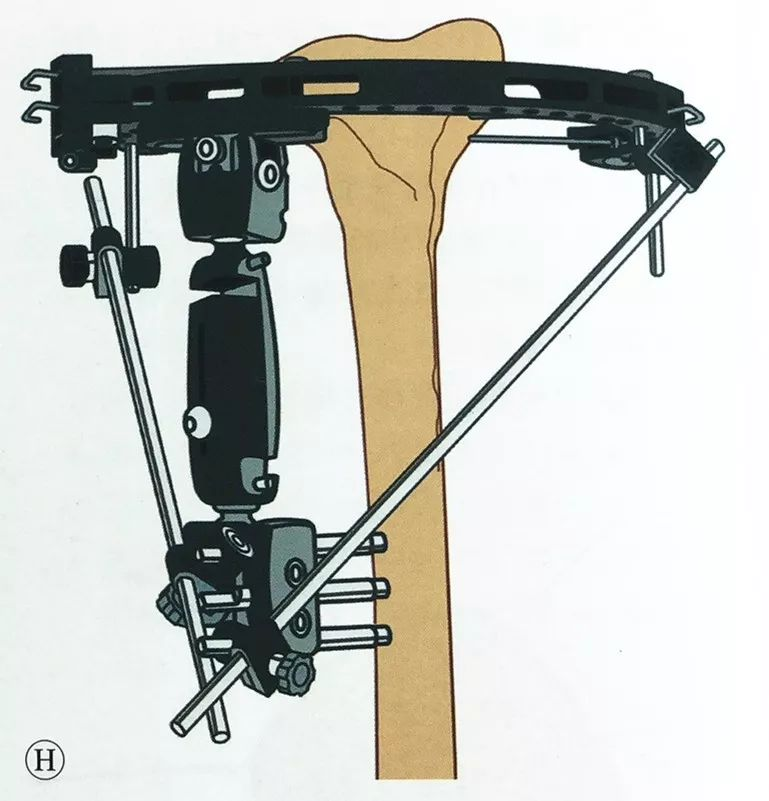
Претходно оптоварување на жицата за затегнување: Целосно затегнете го затегнувачот, протнете го врвот на жицата за затегнување низ затегнувачот, стиснете ја рачката, нанесете претходно оптоварување од најмалку 1200N на жицата за затегнување, а потоа нанесете го заклучувањето на рачката во форма на L.
Применувајќи го истиот метод на надворешна фиксација преку коленото како што е опишано претходно, поставете најмалку два Шанцови завртки во дисталната тибија, прикачете го еднокракиот надворешен фиксатор и поврзете го со циркумферентниот надворешен фиксатор и повторно потврдете дека метафизата и тибијалното стебло се во нормална механичка оска и ротационо порамнување пред да ја завршите фиксацијата.
Доколку е потребна дополнителна стабилност, рамката на прстенот може да се прицврсти на надворешната фиксациона рака со спојна прачка.
Затворање на инцизијата
Хируршкиот рез се затвора слој по слој.
Иглениот канал е заштитен со алкохолни гази.
Постоперативно лекување
Фасцијален синдром и повреда на нервите
Во рок од 48 часа по повредата, треба да се внимава да се набљудува и утврди присуството на синдром на фасцијален компартмент.
Внимателно набљудувајте ги васкуларните нерви на зафатениот екстремитет. Нарушеното снабдување со крв или прогресивната невролошка загуба мора соодветно да се третираат како итна ситуација.
Функционална рехабилитација
Функционалните вежби може да се започнат првиот постоперативен ден ако нема повреди на друго место или коморбидитети. На пример, изометриска контракција на квадрицепсите и пасивно движење на коленото и активно движење на глуждот.
Целта на раните активни и пасивни активности е да се добие максимален опсег на движење на коленото за што е можно пократко време по операцијата, т.е. да се добие целосен опсег на движење на коленото што е можно повеќе за 4~6 недели. Општо земено, операцијата е во состојба да ја постигне целта на реконструкција на стабилноста на коленото, овозможувајќи рана
активност. Ако функционалните вежби се одложат поради чекање отокот да се смири, тоа нема да биде погодно за функционално закрепнување.
Носење тежина: Раното носење тежина генерално не се препорачува, но најмалку 10 до 12 недели или подоцна за дизајнирани интраартикуларни фрактури.
Заздравување на раните: Внимателно следете го заздравувањето на раните во рок од 2 недели по операцијата. Доколку се појави инфекција на раната или одложено заздравување, хируршката интервенција треба да се изврши што е можно поскоро.
Време на објавување: 16 август 2024 година










